Chirurgie de la rétine et de la macula à Toulon : vitrectomie, décollement de rétine, membrane épirétinienne
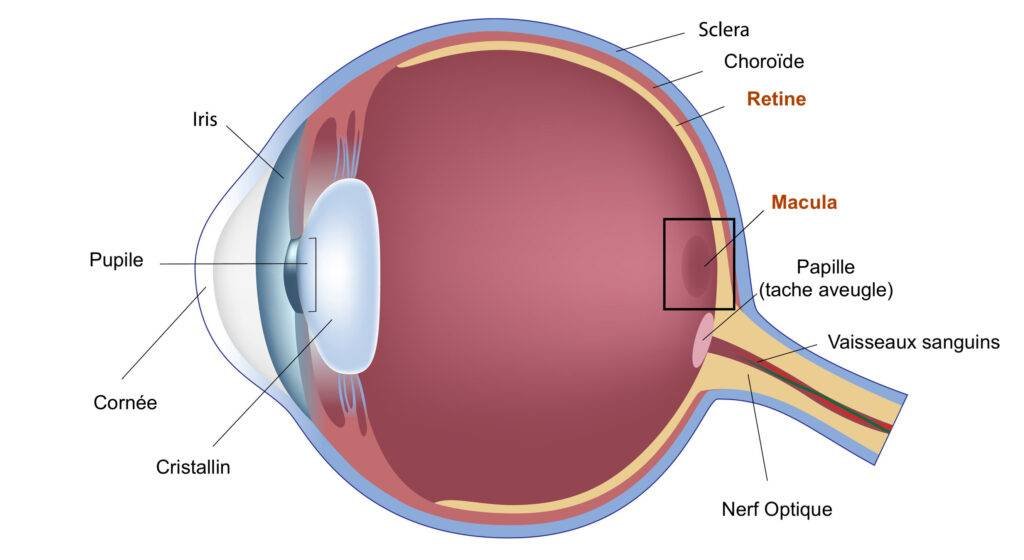
La chirurgie de la rétine regroupe l’ensemble des interventions traitant les pathologies du fond d’œil — le vitré, la rétine et la macula (centre de la rétine responsable de la vision fine). Elle permet de traiter la membrane épirétinienne, le décollement de rétine, le trou maculaire, l’hémorragie du vitré ou encore les complications de la rétinopathie diabétique. La technique principale est la vitrectomie, réalisée par micro-incisions de moins d’1 mm. La cryoindentation reste privilégiée pour les décollements de rétine du sujet jeune. Le chirurgien spécialisé dans ces opérations est appelé rétinologue. Certaines pathologies (DMLA humide, œdème maculaire) bénéficient de traitements médicaux par injections intravitréennes ou laser argon.
- La chirurgie de la rétine et de la macula
- Qu'est-ce que la chirurgie de la rétine ?
- Quelles maladies de la rétine sont opérées ?
- Pathologies traitées médicalement (sans chirurgie)
- Les techniques opératoires en chirurgie de la rétine
- Traitements médicaux de la rétine (hors bloc opératoire)
- Pathologies et techniques : tableau récapitulatif
- Déroulement et suites opératoires
- Signes d'alerte : quand consulter en urgence ?
- Questions fréquentes sur la chirurgie de la rétine
- Sources
Qu’est-ce que la chirurgie de la rétine ?
La chirurgie de la rétine désigne l’ensemble des opérations traitant les pathologies du fond d’œil, c’est-à-dire touchant le vitré (gel transparent remplissant l’intérieur de l’œil), la rétine (fine membrane neurosensorielle tapissant le fond de l’œil) et la macula (centre de la rétine responsable de la vision fine, des détails et des couleurs).
Elle est pratiquée par des chirurgiens ophtalmologues spécialisés appelés rétinologues. Il s’agit d’une sous-spécialité de la chirurgie ophtalmologique pour laquelle l’ophtalmologue réalise une formation complémentaire spécifique (DU de chirurgie vitréorétinienne, fellowships).
Les opérations de la rétine permettent de restaurer ou maintenir une vision correcte face à des pathologies qui, sans traitement, conduisent le plus souvent à une baisse de vision sévère voire à la cécité. Il est important de noter que la chirurgie de rétine n’agit pas sur les troubles de la réfraction (myopie, hypermétropie, astigmatisme, presbytie), qui relèvent de la chirurgie réfractive.
Le mot de l’expert sur les opérations de la rétine
Les opérations de la rétine sont parmi les plus méticuleuses de l’ophtalmologie : elles demandent une précision micrométrique et une excellente maîtrise des instruments. Heureusement, l’évolution des techniques de vitrectomie mini-invasive (25 et 27 Gauge) et des matériels de dernière génération permet aujourd’hui des récupérations visuelles plus rapides et plus confortables. Un décollement de rétine ou une hémorragie du vitré reste néanmoins une urgence : plus la prise en charge est précoce, meilleur est le pronostic visuel.
Dr Hugo Bourdon
Quelles maladies de la rétine sont opérées ?
Les principales pathologies de la rétine relevant d’un traitement chirurgical sont :
- La membrane épirétinienne (ou épimaculaire) — Fine « peau » cicatricielle qui se forme à la surface de la macula et la plisse, déformant la vision (métamorphopsies) et la brouillant. Traitée par pelage à la micropince lors d’une vitrectomie.
- Le trou maculaire — Perforation en pleine épaisseur au centre de la macula, responsable d’une tache sombre centrale (scotome) et d’une baisse marquée de la vision. Traité par vitrectomie avec pelage de la limitante interne et tamponnement par gaz.
- Le décollement de rétine — Accumulation de liquide sous la rétine, causée par une déchirure. Se manifeste par un voile noir ou un rideau qui envahit le champ visuel, précédé parfois de flashs lumineux ou de mouches volantes. Urgence chirurgicale à traiter par vitrectomie ou cryoindentation dans les 24 à 72 heures.
- L’hémorragie du vitré — Issue de sang dans le corps vitré, brouillant brutalement la vision. Peut être causée par une déchirure de rétine, une rétinopathie diabétique ou un décollement postérieur du vitré compliqué. Traitée par vitrectomie si la résorption spontanée n’est pas obtenue.
- Les corps flottants invalidants — Dans certains cas sélectionnés, des corps flottants importants et persistants peuvent être retirés par vitrectomie.
- L’hématome maculaire — Complication d’une DMLA exsudative, pouvant nécessiter une vitrectomie avec injection de produits dans la macula.
Pathologies traitées médicalement (sans chirurgie)
Certaines maladies de la rétine bénéficient de traitements médicaux (injections ou laser) réalisés au cabinet, sans passage au bloc opératoire :
- La DMLA humide — La forme exsudative de la dégénérescence maculaire liée à l’âge est traitée par injections intravitréennes d’anti-VEGF (Lucentis®, Eylea®, Vabysmo®) répétées à intervalles réguliers.
- Les occlusions veineuses rétiniennes (OVCR, OBVR) — Thromboses des veines rétiniennes provoquant un œdème maculaire. Traitées par injections d’anti-VEGF ou de corticoïdes (implants d’Ozurdex®).
- La rétinopathie diabétique — Complications vasculaires du diabète au niveau de la rétine. Traitée par laser argon (photocoagulation panrétinienne) aux stades avancés, et par injections en cas d’œdème maculaire diabétique.
- Les déchirures rétiniennes sans décollement — Cautérisées préventivement au laser argon pour éviter l’évolution vers un décollement de rétine.
Les techniques opératoires en chirurgie de la rétine
La vitrectomie — Technique de référence
La vitrectomie est la technique principale de la chirurgie de rétine. Elle consiste à introduire dans l’œil, via 3 micro-incisions de 0,4 à 0,5 mm (vitrectomie 25 ou 27 Gauge), trois instruments complémentaires :
- Un vitréotome — Instrument rotatif qui aspire et sectionne le vitré de manière contrôlée
- Une fibre d’éclairage endoculaire — Illumine l’intérieur de l’œil pour permettre au chirurgien de visualiser la rétine au microscope
- Une voie d’infusion — Maintient la pression intraoculaire en compensant le volume de vitré aspiré
Le chirurgien peut alors, selon les besoins : peler des membranes à la surface de la rétine à l’aide de micropinces, cautériser la rétine au laser endoculaire autour d’une déchirure, tamponner la rétine en injectant du gaz (SF6, C2F6, C3F8, résorbé en quelques semaines) ou de l’huile de silicone pour la maintenir appuyée contre l’épithélium pigmentaire, ou évacuer du sang en cas d’hémorragie du vitré. Les incisions micrométriques sont auto-étanches et ne nécessitent généralement pas de suture, permettant une récupération plus rapide qu’avec les techniques historiques 20 Gauge.
La cryoindentation — Le décollement du sujet jeune
La cryoindentation (ou chirurgie « ab externo ») est une technique alternative à la vitrectomie réservée au traitement des décollements de rétine. Elle est privilégiée chez le patient jeune (moins de 50 ans) avec cristallin clair — la vitrectomie accélère le développement d’une cataracte. Elle convient également aux décollements chroniques ou peu étendus avec déchirure périphérique accessible.
La technique consiste à placer une bande de silicone (explant) autour du globe oculaire, sous les muscles oculomoteurs, et à l’appuyer contre la sclère en regard de la déchirure pour la colmater. Une cryoapplication (application de froid) est réalisée en regard de la déchirure pour créer une cicatrice adhésive. La bande reste en place définitivement.
Traitements médicaux de la rétine (hors bloc opératoire)
Les injections intravitréennes
Les injections intravitréennes (IVT) permettent d’administrer un médicament directement dans le vitré. Les principaux produits injectés sont les anti-VEGF (Lucentis®, Eylea®, Vabysmo®, Beovu®) qui bloquent la formation de néovaisseaux anormaux dans la DMLA humide, la rétinopathie diabétique et l’œdème maculaire des OVR, et les corticoïdes (Ozurdex®, Iluvien®) qui réduisent l’inflammation et l’œdème maculaire.
Les injections sont réalisées au cabinet dans une salle dédiée, en conditions d’asepsie strictes. Elles sont indolores (anesthésie par gouttes), ne durent que quelques secondes, mais doivent être répétées à intervalles réguliers (1 à 3 mois) et souvent poursuivies à vie pour maintenir l’efficacité.
Le laser argon rétinien
Le laser argon permet de cautériser la rétine pour la solidifier ou détruire des zones pathologiques. Il est utilisé pour le barrage d’une déchirure de rétine (cicatrice adhésive préventive), la photocoagulation panrétinienne (PPR) en cas de rétinopathie diabétique proliférante, et le traitement des occlusions veineuses.
Les séances se déroulent en position assise, au cabinet. La pupille est dilatée par collyres et la cornée anesthésiée pour permettre la pose d’une lentille de contact de traitement. La séance dure quelques minutes et entraîne une sensation de fort éblouissement pendant et après le traitement, qui se dissipe en quelques heures.
Pathologies et techniques : tableau récapitulatif
| Pathologie | Technique de référence | Urgence ? | Récupération |
|---|---|---|---|
| Membrane épirétinienne | Vitrectomie + pelage | Non | 3 à 6 mois |
| Trou maculaire | Vitrectomie + pelage + gaz | Semi-urgence | 3 à 6 mois |
| Décollement de rétine | Vitrectomie ou cryoindentation | Urgence (24-72h) | 1 à 6 mois |
| Hémorragie du vitré | Vitrectomie (si non résolutive) | Semi-urgence | Quelques semaines |
| DMLA humide | Injections anti-VEGF | Oui (rapide) | Traitement à vie |
| Œdème maculaire diabétique | Injections (anti-VEGF/corticoïdes) | Non | Prolongé |
| Rétinopathie diabétique proliférante | Laser argon (PPR) | Oui | Plusieurs séances |
| Déchirure de rétine | Laser argon (barrage) | Urgence | Immédiate |
Déroulement et suites opératoires
Les opérations de la rétine se déroulent généralement en ambulatoire (ou avec une nuit d’hospitalisation pour les cas complexes), sous anesthésie locorégionale (péribulbaire) ou générale selon la pathologie, la durée prévue et la préférence du patient. L’intervention dure de 30 minutes à 2 heures selon la complexité.
Le positionnement postopératoire
Lorsque la chirurgie nécessite un tamponnement par gaz (trou maculaire, décollement de rétine), un positionnement strict face vers le bas peut être imposé pendant plusieurs jours à plusieurs semaines. Ce positionnement est essentiel au succès de l’opération : il permet au gaz de remonter et d’appuyer sur la zone rétinienne traitée. Il est souvent vécu comme la partie la plus contraignante de la chirurgie, mais il est temporaire.
Précautions avec le gaz intraoculaire
Si un gaz a été injecté, deux précautions absolues s’imposent tant qu’il n’est pas résorbé (2 à 8 semaines selon le gaz) : pas de voyage en avion ni de séjour en altitude (> 1 000 m) — le gaz se dilaterait et augmenterait dangereusement la pression intraoculaire ; pas d’anesthésie générale au protoxyde d’azote (N₂O) — même conséquence. Un bracelet d’alerte est remis au patient pour signaler la présence de gaz en cas de prise en charge médicale imprévue.
Suites et récupération
- Collyres antibiotiques et anti-inflammatoires pendant 1 mois
- Coque de protection nocturne pendant 1 semaine
- Consultations de contrôle à J+1, J+7 et J+30
- Arrêt de travail de 1 à 4 semaines selon la profession et la pathologie
- Récupération visuelle progressive sur plusieurs semaines à plusieurs mois — la vision finale peut ne pas être obtenue avant 3 à 6 mois
Signes d’alerte : quand consulter en urgence ?
Certains symptômes doivent amener à consulter un ophtalmologue en urgence (dans les 24 heures), car ils peuvent témoigner d’une pathologie rétinienne grave nécessitant une prise en charge immédiate :
- Apparition brutale de « mouches volantes » ou de corps flottants — Peut signer un décollement postérieur du vitré avec risque de déchirure rétinienne
- Flashs lumineux (phosphènes) dans le champ visuel — Traction sur la rétine, risque de déchirure
- Voile noir, rideau sombre ou amputation du champ visuel — Signes de décollement de rétine — URGENCE
- Baisse brutale de la vision — Peut témoigner d’une occlusion vasculaire, d’un décollement ou d’une hémorragie du vitré
- Déformation des lignes droites (métamorphopsies) — Évoque une pathologie maculaire (membrane, trou, DMLA, œdème)
- Tache sombre centrale (scotome) — Évoque un trou maculaire ou une atteinte maculaire
Rappel : plus la prise en charge d’un décollement de rétine est précoce, meilleur est le pronostic visuel. N’attendez pas.
