Œdème maculaire d’Irvine-Gass : la complication post-cataracte à connaître
Le syndrome d’Irvine-Gass (aussi appelé œdème maculaire cystoïde pseudophake) est une complication post-opératoire de la chirurgie de la cataracte qui se traduit par un œdème de la macula (la zone centrale de la rétine), apparaissant typiquement 4 à 12 semaines après l’opération. La fréquence cliniquement significative est de 1 à 3 % — modeste mais non négligeable. Les signes cliniques : baisse de vision centrale progressive, métamorphopsies (déformations des lignes droites), micropsies (objets perçus plus petits). Heureusement, la prise en charge médicale — AINS topiques, corticoïdes, parfois injections intravitréennes — donne d’excellents résultats : 80-90 % de résolution complète à 6 mois. Cet article explique l’origine, le diagnostic et le traitement de cet œdème post-cataracte.
Le syndrome d’Irvine-Gass en bref
- Définition : œdème maculaire cystoïde apparaissant après chirurgie de la cataracte
- Délai d’apparition : 4 à 12 semaines post-chirurgie (pic à 6-8 semaines)
- Fréquence : 1-3 % cliniquement significatif, jusqu’à 20 % de formes infracliniques (visibles seulement en OCT)
- Signes : baisse de vision centrale progressive, métamorphopsies (lignes déformées), micropsies (objets plus petits), parfois flou central
- Diagnostic : OCT maculaire (kystes intrarétiniens caractéristiques en « pétales de fleur »), angiographie à la fluorescéine au besoin
- Facteurs de risque : diabète, occlusion veineuse rétinienne, antécédent d’uvéite, chirurgie complexe (rupture capsulaire), antécédent d’œdème maculaire à l’autre œil
- Traitement : AINS topiques (kétorolac, nepafenac, bromfenac) + corticoïdes topiques, escalade vers injections intravitréennes si résistance
- Pronostic : 80-90 % de résolution complète à 6 mois, récupération de l’acuité visuelle
- Prévention : AINS topiques pré et post-opératoires chez les patients à risque
Le mot de l’expert
Le syndrome d’Irvine-Gass est une des complications les mieux connues — et heureusement les mieux gérées — de la chirurgie de cataracte moderne. Le scénario typique : un patient revient un mois après son opération en disant que sa vision « ne s’améliore plus » ou « baisse à nouveau », alors que tout allait bien à J7 et J15. L’OCT maculaire confirme rapidement le diagnostic en montrant les caractéristiques cavités intrarétiniennes en « pétales de fleur ». Le traitement médical est efficace dans la grande majorité des cas — AINS topique en première intention, escalade vers les corticoïdes ou les injections intravitréennes en cas de résistance. À 6 mois, 80-90 % des patients ont récupéré une acuité visuelle normale. La clé, c’est le dépistage systématique avec un OCT à 1 mois post-cataracte chez tous les patients — particulièrement les diabétiques ou ceux avec antécédent d’uvéite — pour pouvoir traiter avant les complications structurelles irréversibles.
La physiopathologie
Le mécanisme du syndrome d’Irvine-Gass est lié à une réaction inflammatoire postopératoire qui dépasse les limites normales :
- Libération de prostaglandines et d’autres médiateurs inflammatoires pendant et après la chirurgie
- Augmentation de la perméabilité des capillaires rétiniens au niveau de la macula (zone particulièrement vulnérable)
- Accumulation de liquide dans les couches plexiformes externe et interne — formation de cavités cystoïdes (« kystes »)
- Épaississement maculaire : +50 à +200 µm vs la normale
- Conséquences fonctionnelles : distorsion des photorécepteurs, baisse de l’acuité visuelle, métamorphopsies
Les facteurs de risque
- Diabète (en particulier rétinopathie diabétique) — facteur le plus important
- Occlusion veineuse rétinienne ancienne
- Antécédent d’uvéite
- Membrane épimaculaire préexistante
- Antécédent de syndrome d’Irvine-Gass à l’autre œil (très prédictif)
- Rupture capsulaire peropératoire ou autre complication chirurgicale
- Chirurgie longue ou complexe
- Patients sous prostaglandines analogues (latanoprost, bimatoprost) pour glaucome — débat sur l’effet pro-œdémateux
Diagnostic
Signes cliniques
- Baisse progressive de l’acuité visuelle centrale 4-12 semaines après la chirurgie de cataracte — alors que la vision s’était bien améliorée initialement
- Métamorphopsies : lignes droites perçues ondulées (test de la grille d’Amsler positif)
- Micropsies : objets perçus plus petits que la réalité
- Sensation de tache centrale floue
- Possible vision colorée altérée
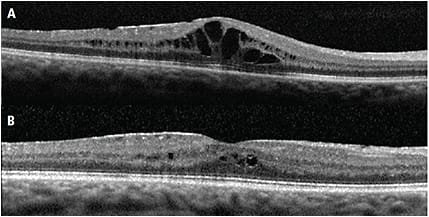
OCT maculaire
- Examen de référence : indolore, sans contact, sans injection
- Signes pathognomoniques : cavités intrarétiniennes « cystoïdes » dans la couche plexiforme externe, donnant un aspect en « pétales de fleur »
- Mesure de l’épaisseur maculaire centrale (CMT) : valeurs élevées (> 300 µm vs 250 normal)
- Élément clé pour le diagnostic, le suivi et l’évaluation de la réponse au traitement
Angiographie à la fluorescéine
- Examen complémentaire moins systématique aujourd’hui, l’OCT suffisant dans la plupart des cas
- Signes classiques : hyperfluorescence maculaire tardive en « pétales de fleur », fuite vasculaire
- Indication : diagnostic différentiel (autre cause d’œdème maculaire), cas atypiques
Le traitement
Première intention : AINS topiques
- Kétorolac (Acular®), Nepafenac (Nevanac®), Bromfenac (Yellox®)
- Mécanisme : blocage de la cyclo-oxygénase, réduction de la production de prostaglandines
- Posologie : 3-4 instillations/jour pendant 3 mois en moyenne
- Efficacité : résolution dans 60-70 % des cas en monothérapie
Deuxième intention : corticoïdes topiques
- Dexaméthasone (Maxidex®) ou prednisolone
- En association avec AINS ou en escalade thérapeutique
- Surveillance de la pression intraoculaire (risque d’hypertonie cortisonique)
Troisième intention : injections intravitréennes
- Corticoïdes intravitréens : dexaméthasone à libération prolongée (Ozurdex®), triamcinolone
- Anti-VEGF intravitréens : ranibizumab (Lucentis®), aflibercept (Eylea®), bevacizumab (Avastin®) — discutés au cas par cas
- Indication : œdème résistant aux traitements topiques, formes chroniques, cas sévères
- Effet rapide dans les semaines suivantes
Traitements adjuvants
- Acétazolamide oral (Diamox®) dans certaines indications
- Arrêt des prostaglandines analogues chez les patients glaucomateux porteurs
- Optimisation du diabète chez les patients diabétiques
Prévention
- AINS topiques préopératoires : 1-3 jours avant la chirurgie chez les patients à risque (diabétique, antécédent d’uvéite, antécédent d’œdème maculaire à l’autre œil)
- AINS topiques postopératoires : 4-6 semaines en routine, prolongés à 3 mois chez les patients à risque
- Technique chirurgicale soignée : minimiser la durée chirurgicale, éviter le contact iris-implant, traitement précoce d’une rupture capsulaire
- OCT maculaire systématique à 1 mois post-cataracte chez les patients à haut risque
Pronostic
- Résolution complète à 6 mois : 80-90 % des cas
- Récupération de l’acuité visuelle pré-œdème dans la grande majorité
- Formes chroniques (> 6 mois) : 5-10 % des cas — risque de séquelles maculaires définitives (atrophie des photorécepteurs)
- Récidive à long terme : rare
- Risque accru à l’autre œil : 30-50 % si déjà eu un Irvine-Gass d’un côté — prévention renforcée pour le second œil
Stratégie thérapeutique en synthèse
| Stade | Traitement | Durée |
|---|---|---|
| Forme subclinique (OCT seul) | Surveillance ± AINS topique léger | 1-3 mois |
| Forme légère (BAV modérée) | AINS topique 3-4×/j | 3 mois |
| Forme modérée | AINS + corticoïdes topiques | 3-6 mois |
| Résistance aux topiques | Ozurdex (corticoïde IVT) | 3-6 mois |
| Forme sévère ou chronique | Anti-VEGF IVT ± corticoïdes | Selon évolution |
Questions fréquentes
Conclusion
Le syndrome d’Irvine-Gass est une complication post-chirurgicale de la cataracte modérément fréquente (1-3 % cliniquement significatif), apparaissant 4 à 12 semaines après l’intervention. Il se manifeste par une baisse progressive de l’acuité visuelle centrale, des métamorphopsies et des micropsies. Le diagnostic OCT est rapide et précis, montrant les caractéristiques cavités maculaires en « pétales de fleur ». Le traitement médical — AINS topiques, corticoïdes, parfois injections intravitréennes — donne d’excellents résultats avec 80-90 % de résolution complète à 6 mois. La prévention repose sur les AINS topiques pré et post-opératoires chez les patients à risque (diabétiques, antécédents inflammatoires, antécédent d’Irvine-Gass à l’autre œil). Au Centre Iris à Toulon, le Dr Hugo Bourdon dépiste systématiquement et traite cette complication pour optimiser le résultat de chaque chirurgie de cataracte.
Sources
- EyeWiki — Pseudophakic Cystoid Macular Edema (Irvine-Gass Syndrome)
- American Academy of Ophthalmology — Cataract Surgery
- EyeWiki — Macular Edema
- Société Française d’Ophtalmologie
Article rédigé et relu par le Dr Hugo Bourdon, chirurgien ophtalmologue à la Clinique Saint-Michel ELSAN et au Centre Iris – Institut Toulonnais d’Ophtalmologie (281 rue Jean Jaurès, Toulon).
